22.07.2008, 09:40 Uhr
Zukunftsmodell Telemedizin
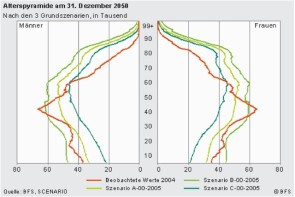
Die Schweizer werden immer älter und brauchen - als logische Folge - eine längere und intensivere Gesundheitsversorgung. Können wir uns das noch leisten? Mit der richtigen Technik schon. Telehomecare erspart den Arztbesuch und reduziert die Kosten.
Richard Staub ist Systemintegrator, selbstständiger Berater, Dozent und Verbandsleiter im Bereich
Gebäudeautomation und Intelligentes Wohnen.
Gebäudeautomation und Intelligentes Wohnen.
Die unausweichliche Überalterung der Schweizer Bevölkerung macht die gesundheitliche Versorgung der Bürger zu einer echten gesellschaftlichen Herausforderung. Immer mehr ältere Menschen brauchen häufiger und intensiver medizinische Pflege, gleichzeitig kommen immer weniger Steuer- und Kassenbeitragszahler für die steigenden Kosten auf. Mit den technischen Möglichkeiten der Telemedizin kann die Behandlung chronischer Krankheiten künftig effektiver und günstiger durchgeführt werden. In der Schweiz werden entsprechende Lösungen jedoch im Schneckentempo umgesetzt. Während in den USA bereits Gratisservices - zum Beispiel für persönliche Gesundheitsakten - entstehen, debattiert man hier noch heftig über das wie und wann einer ersten elektronischen Versichertenkarte.
Assisted Living: Pflege zu Hause
Ein besonders vielversprechender Ansatz: Chronisch Kranke oder pflegebedürftige Personen sollen mithilfe intelligenter Assistenzsysteme, Ambient Assisted Living (AAL) genannt, ein selbstbestimmtes Leben in den eigenen vier Wänden führen können. Das gleiche gilt für Menschen mit besonderen Bedürfnissen - zum Beispiel mit körperlichen Handicaps. Solche intelligenten Umgebungen passen sich selbstständig, proaktiv und situationsspezifisch den Bedürfnissen des Benutzers an und helfen diesem bei der Erreichung seiner Ziele. Und der Bedarf steigt: Untersuchungen wie die vom ETH Wohnforum 2008 veröffentlichte Studie «Neues Wohnen in der zweiten Lebenshälfte», belegen, dass ein Grossteil der Senioren bis ans Lebensende zu Hause wohnen möchte, auch bei sehr eingeschränkter Mobilität und Gesundheit.
Ein Beispiel: Agnes S., 84 Jahre, allein lebend, erleidet in ihrer Wohnung einen Schwächeanfall. Ein Sturzsensor detektiert ihren Fall auf den Boden und löst bei der Spitex, welche die Frau betreut, Alarm aus. 15 Minuten später trifft die Hilfe ein. Dank intelligenter Assistenzsysteme wäre dieses Szenario schon heute technisch umsetzbar. Zum Einsatz kommen mitdenkende Elektroprodukte, Telemedizin oder Steuerungs- und Warnsysteme. Voraussetzung dafür ist allerdings die interne und externe Vernetzung von Wohnräumen.
Vernetztes Haus als Voraussetzung
Die Basis dafür bildet ein sternförmiges universelles Netzwerk mit Wohnungsverteiler gemäss internationalen Standards EN 50173-4 bzw. ISO 15018 mit Anschlüssen in allen Wohnräumen. Leider besteht aber auch in der Wohnbau- und Installationsbranche in dieser Beziehung ein deutlicher Nachholbedarf. Noch nicht einmal 10 Prozent der neuen Wohnungen werden derart ausgerüstet, obwohl die Investitionskosten mit 0,5 Prozent am Gesamtaufwand gut verkaufbar sind.
Zukunftsmodell Telemedizin
Telehomecare: Schweiz im Rückstand
Aber nicht nur die Anzahl der Pflegebedürftigen nimmt zu, auch die chronischen (Zivilisations-)kr kheiten verbreiten sich immer mehr, zum Beispiel Diabetes mellitus als Folge von Übergewicht. Die Gesellschaft braucht daher neue Formen der Betreuung, um mit den zur Verfügung stehenden Personal- und Finanzressourcen haushalten zu können. Gefragt sind Projekte in der Wohnungs- und Gesundheitswirtschaft, die soziale Aktivierung und Sicherung sowie technische Unterstützung zusammenführen - so wie sie im Januar in Berlin zu sehen waren: Auf dem ersten deutschen AAL-Kongress, veranstaltet unter anderem vom Bundesministerium für Bildung und Forschung, trafen sich über 300 Forscher, Mediziner, Technologieexperten, Dienstleister, Wohnbaubewirtschafter und andere Interessierte zum Erfahrungsaustausch.
Und in der Schweiz? Auf der ersten Telehomecare-Fachtagung im Februar wurde deutlich, dass das Thema hierzulande noch in den Kinderschuhen steckt - und nur zaghaft vom Bund gefördert wird. Die wenigen gezeigten Pilotprojekte stammen von privaten Investoren, wie eine Überbauung von bonacasa mit 24-Stunden-Sicherheits- und Dienstleistungsnetz.
Ein Pilotprojekt aus Deutschland
Dabei gibt es bereits ein Beispiel aus der Praxis, das deutlich zeigt, welche Vorteile die Telemedizin bieten kann: In Deutschland hat Vitaphone in Zusammenarbeit mit der Taunus Krankenkasse ein telemedizinisches Systems zur Versorgung chronischer Wunden bei Diabetes im eigenen Heim umgesetzt. Der Hintergrund: Schon heute entfallen in Deutschland rund 29 Prozent der Leistungsausgaben auf die ca. 10 Prozent der Versicherten mit Diabetes mellitus. Fast 50 Prozent dieser Kosten werden durch stationäre Behandlungen verursacht. Der telemedizinische Lösungsansatz von Vitaphone umfasst die regionale Patientenführung, die Therapieevaluation durch automatisierte Übertragung der Blutglukose-Werte zum telemedizinischen Zentrum, die Beratung der Patienten durch Diabetesassistenten im Zentrum und den 24Stunden-Notfallservice mit EKG-Monitoring.
Zukunftsmodell Telemedizin
Mehr Lebensqualität, weniger Kosten
Ein grosses Problem ist die hohe Anzahl von Amputationen durch schlecht eingestellten Diabetes und nicht heilende Wunden. Alle Akteure des Telemedizinprojekts arbeiten in der Behandlung dabei nach einheitlichen Qualitätskriterien und die Ärzte erhalten eine extrabudgetäre Vergütung.
Bei 50 Prozent der Fälle beträgt die Abheilungsdauer 8 Wochen. Die Kosten der Behandlung liegen in dreiviertel der Fälle deutlich unter 3000 Euro pro Patient. Zum Vergleich: Die Durchschnittskosten für die Betreuung von Amputationspatienten
belaufen sich auf 70000 Euro pro Jahr und Patient. Kein Patient, der an dem Telemedizinprojekt beteiligt ist, musste bisher amputiert werden. So konnte gleichzeitig die Lebensqualität der Diabetiker erhöht und die finanzielle Belastung über Prämien deutlich gesenkt werden.
Bei 50 Prozent der Fälle beträgt die Abheilungsdauer 8 Wochen. Die Kosten der Behandlung liegen in dreiviertel der Fälle deutlich unter 3000 Euro pro Patient. Zum Vergleich: Die Durchschnittskosten für die Betreuung von Amputationspatienten
belaufen sich auf 70000 Euro pro Jahr und Patient. Kein Patient, der an dem Telemedizinprojekt beteiligt ist, musste bisher amputiert werden. So konnte gleichzeitig die Lebensqualität der Diabetiker erhöht und die finanzielle Belastung über Prämien deutlich gesenkt werden.
ASME
Virtuelle Diagnose am 3D-Modell
Eins dürfte unbestritten sein: Die Zukunft von Akten und Dossiers, auch in der Medizin, ist digital. Wie ein elektronisches Patientendossier konkret aussehen könnte, hat jüngst eine fünfköpfige Forscherequipe des IBM-Forschungslabors Zürich präsentiert: Die Visualisierungssoftware verknüpft die elektronischen Gesundheitsdaten mit einem dreidimensionalen anatomischen Modell des Körpers.
Die Software «Anatomic and Symbolic Mapper Engine» (ASME) gibt Ärzten die Möglichkeit, sich mithilfe der 3D-Darstellung schnell und einfach einen Überblick zu verschaffen. Bisherige Behandlungen lassen sich am 3D-Modell gezielt suchen und lokalisieren.
Per Mausklick auf bestimmte Körperteile sind sämtliche Informationen abrufbar, zum Beispiel Texteinträge, Laborresultate, Röntgenaufnahmen, MRI-Resultate (Magnetresonanztomographie), verschriebene Rezepte oder Therapieberichte.
Virtuelle Diagnose am 3D-Modell
Eins dürfte unbestritten sein: Die Zukunft von Akten und Dossiers, auch in der Medizin, ist digital. Wie ein elektronisches Patientendossier konkret aussehen könnte, hat jüngst eine fünfköpfige Forscherequipe des IBM-Forschungslabors Zürich präsentiert: Die Visualisierungssoftware verknüpft die elektronischen Gesundheitsdaten mit einem dreidimensionalen anatomischen Modell des Körpers.
Die Software «Anatomic and Symbolic Mapper Engine» (ASME) gibt Ärzten die Möglichkeit, sich mithilfe der 3D-Darstellung schnell und einfach einen Überblick zu verschaffen. Bisherige Behandlungen lassen sich am 3D-Modell gezielt suchen und lokalisieren.
Per Mausklick auf bestimmte Körperteile sind sämtliche Informationen abrufbar, zum Beispiel Texteinträge, Laborresultate, Röntgenaufnahmen, MRI-Resultate (Magnetresonanztomographie), verschriebene Rezepte oder Therapieberichte.
Richard Staub